
Quando aplicar limpeza concorrente e limpeza terminal em hospitais e clínicas
A diferença entre limpeza concorrente e limpeza terminal em hospitais ainda gera dúvidas entre gestores e equipes de facilities. Embora ambos os protocolos façam parte da rotina de limpeza hospitalar, cada um possui indicação específica, nível de profundidade distinto e impacto direto no controle de infecção hospitalar.
Segundo dados da ANVISA, até 14% das internações no Brasil resultam em infecções relacionadas à assistência à saúde, elevando em até 55% o custo diário da internação. Em um hospital ou clínica em operação, com fluxo contínuo de pacientes, profissionais e acompanhantes, a escolha entre limpeza concorrente e limpeza terminal em hospitais não é apenas técnica — ela define a segurança do ambiente. A decisão sobre quando aplicar cada protocolo depende do tipo de área, da rotina assistencial e do momento de uso do espaço. Neste artigo, você vai entender exatamente quando e como aplicar cada um desses processos no dia a dia da sua instituição de saúde.
Como funciona a rotina de limpeza em hospitais e clínicas
A rotina de limpeza em ambientes de saúde não acontece de forma aleatória. Ela obedece a uma lógica baseada na classificação de risco das áreas, no fluxo de pessoas e no tipo de atendimento realizado. Segundo orientações da ANVISA, cada espaço hospitalar exige frequência, produtos e técnicas específicas.
Hospitais e clínicas dividem suas áreas em três categorias: críticas, semicríticas e não críticas. Áreas críticas, como centros cirúrgicos e UTIs, demandam limpeza mais frequente e rigorosa. Áreas semicríticas, como enfermarias e consultórios, recebem protocolos intermediários. Já áreas não críticas, como corredores administrativos, seguem rotinas mais simples.
Dentro dessa estrutura, dois tipos de limpeza se destacam: a concorrente e a terminal. A concorrente acontece com o ambiente em uso, durante o expediente e com circulação de pessoas. A terminal ocorre quando o espaço está vazio, seja após alta do paciente, transferência ou ao final de um procedimento específico.
A escolha entre uma e outra não é questão de preferência, mas de contexto operacional. O pano de microfibra, por exemplo, é ferramenta essencial em ambos os processos, pois retém partículas sem espalhar sujeira ou microrganismos.
Essa rotina estruturada garante que a limpeza hospitalar não seja apenas reativa, mas planejada conforme o uso real do espaço. Ela reduz riscos, organiza equipes e melhora a eficiência operacional. A clareza sobre qual protocolo aplicar em cada momento é o que diferencia uma gestão de limpeza eficaz de uma rotina improvisada.
Quando gestores e equipes de facilities compreendem essa lógica, conseguem dimensionar melhor equipes, escolher produtos adequados e atender às exigências de auditorias e fiscalizações. O próximo passo é entender como cada tipo de limpeza funciona na prática.
Leia mais: Como implementar protocolos de biossegurança na limpeza hospitalar
O que é limpeza concorrente em ambientes hospitalares em uso
A limpeza concorrente é o processo de higienização realizado enquanto o ambiente hospitalar está em funcionamento. Ela acontece com pacientes nos leitos, profissionais circulando e atendimentos em andamento. É a limpeza do dia a dia, pensada para manter a segurança sem interromper a rotina assistencial.
De acordo com o Manual de Limpeza e Desinfecção de Superfícies da ANVISA, a limpeza concorrente é diária e menos invasiva quando comparada à limpeza terminal. Seu objetivo é remover sujidade visível, reduzir carga microbiana e garantir condições mínimas de higiene durante o uso contínuo do espaço.
Esse tipo de limpeza envolve a aplicação de detergente neutro ou enzimático para remoção de matéria orgânica, seguido de enxágue e, quando necessário, uso de desinfetante hospitalar de amplo espectro. A escolha do produto depende da classificação da área e da presença de fluidos corporais ou contaminação visível.
O processo não inclui movimentação de móveis pesados nem uso de máquinas lavadoras. A equipe de limpeza atua de forma ágil, focando em superfícies de alto contato: grades de cama, mesas de cabeceira, maçanetas, interruptores, telefones e bancadas. O piso é limpo com técnica úmida, sempre da área mais limpa para a mais contaminada.
A limpeza concorrente também considera o conforto e a privacidade do paciente. Em quartos ocupados, por exemplo, o profissional deve solicitar permissão, trabalhar com discrição e evitar horários de refeição ou procedimentos médicos. Esse cuidado reforça a humanização do atendimento e reduz o estresse do paciente.
Embora seja menos profunda, a limpeza concorrente é estratégica. Ela impede o acúmulo de sujeira, mantém o ambiente organizado e reduz a disseminação de microrganismos. Para gestores, representa equilíbrio entre operação contínua e controle de infecção hospitalar. A seguir, vamos detalhar em quais áreas ela é aplicada e com que frequência acontece.

Em quais áreas hospitalares a limpeza concorrente é aplicada
A limpeza concorrente é aplicada em praticamente todas as áreas do hospital ou clínica, mas com intensidade e frequência ajustadas conforme a classificação de risco. Áreas críticas, semicríticas e não críticas recebem esse protocolo de forma diferenciada, respeitando o nível de exposição a agentes infecciosos.
Áreas críticas incluem UTIs, centros cirúrgicos, salas de parto, unidades de isolamento e setores de hemodiálise. Nesses espaços, a limpeza concorrente é obrigatória e acontece múltiplas vezes ao dia. O foco está em superfícies de alto contato: monitores, bombas de infusão, grades de leito, mesas auxiliares e controles de equipamentos.
Áreas semicríticas englobam enfermarias, apartamentos, consultórios, ambulatórios, postos de enfermagem e corredores de circulação de pacientes. A limpeza concorrente aqui é diária, com atenção para maçanetas, balcões, cadeiras, bancadas e pisos. Essas áreas concentram grande fluxo de pessoas e exigem manutenção constante da higiene visual e microbiológica.
Áreas não críticas, como corredores administrativos, recepções, almoxarifados e refeitórios, também recebem limpeza concorrente, porém com frequência reduzida. O objetivo é manter o ambiente organizado e livre de sujidade visível, sem necessidade de desinfecção rotineira.
Em todas essas áreas, o uso de pano de microfibra é recomendado por sua capacidade de capturar partículas sem dispersão. Diferente de panos convencionais, a microfibra retém microrganismos e reduz o risco de contaminação cruzada entre superfícies.
A limpeza concorrente também se aplica a banheiros de pacientes, copas de distribuição de alimentos e salas de utilidades. Cada um desses espaços exige protocolo específico, mas todos compartilham a lógica de higienização durante o funcionamento, sem interrupção do fluxo assistencial.
Leia mais: Limpeza hospitalar: protocolos que garantem ambientes seguros e livres de contaminação
Com que frequência a limpeza concorrente ocorre durante o dia
A frequência da limpeza concorrente varia conforme a classificação da área e o fluxo de uso do ambiente. A ANVISA estabelece frequências mínimas que devem ser respeitadas para garantir controle microbiológico e segurança assistencial.
Em áreas críticas, a limpeza concorrente deve ocorrer no mínimo três vezes ao dia. UTIs, centros cirúrgicos e unidades de isolamento exigem essa periodicidade devido ao alto risco de infecção e à presença de pacientes imunodeprimidos. Em salas cirúrgicas, a limpeza concorrente acontece imediatamente após cada procedimento, além das limpezas programadas.
Em áreas semicríticas, como enfermarias e consultórios, a frequência mínima é de uma a duas vezes ao dia, dependendo do fluxo de pacientes. Em unidades com precaução de contato ou isolamento respiratório, a limpeza pode ser intensificada para cada troca de plantão.
Em áreas não críticas, a limpeza concorrente ocorre uma vez ao dia, geralmente no período da manhã ou conforme cronograma estabelecido pela gestão de facilities. Corredores administrativos, recepções e áreas de apoio seguem essa rotina, salvo situações de sujidade visível que demandem intervenção imediata.
Além da frequência programada, a limpeza concorrente deve ser realizada sempre que necessário: após derramamento de fluidos corporais, contaminação visível, ou ao final de procedimentos que gerem resíduos. Essa flexibilidade é essencial para manter o ambiente seguro em situações imprevistas.
O uso de desinfetante hospitalar é obrigatório nas áreas críticas e sempre que houver presença de matéria orgânica. Nas demais situações, detergente neutro seguido de enxágue com água limpa é suficiente para a limpeza concorrente de rotina.
O que é limpeza terminal em hospitais e clínicas
A limpeza terminal é o processo de higienização profunda realizado quando o ambiente está vazio, sem pacientes ou atividade assistencial em andamento. Ela acontece após alta hospitalar, óbito, transferência de paciente ou ao final de um ciclo de uso específico.
Diferente da limpeza concorrente, a limpeza terminal em hospitais permite acesso completo ao espaço. Móveis são afastados, equipamentos deslocados e todas as superfícies são higienizadas de forma minuciosa. O objetivo é reduzir ao máximo a carga microbiana, remover resíduos acumulados e preparar o ambiente para um novo uso seguro.
Esse protocolo envolve desinfecção obrigatória, não apenas limpeza com detergente. O desinfetante hospitalar de amplo espectro atua sobre bactérias, fungos, vírus e outros agentes infecciosos que podem persistir em superfícies mesmo após a saída do paciente. A escolha do produto deve estar alinhada às orientações da ANVISA e ao perfil epidemiológico da unidade.
A limpeza terminal abrange pisos, paredes até 2 metros de altura, teto (quando indicado), janelas, portas, maçanetas, interruptores, grades de cama, colchões, travesseiros, mesas, cadeiras, armários e equipamentos fixos. Áreas de difícil acesso, como rodapés, cantos e atrás de mobiliário, também são incluídas.
Em centros cirúrgicos, a limpeza terminal ocorre ao final do dia ou após procedimentos contaminados. Em unidades de isolamento, ela é obrigatória após a saída de pacientes com infecções de alta transmissibilidade. Em quartos de enfermaria, acontece a cada troca de ocupação.
Esse tipo de limpeza exige mais tempo, maior número de profissionais e uso intensivo de produtos químicos. Por isso, sua programação deve estar integrada ao fluxo operacional do hospital, garantindo que o ambiente fique indisponível pelo tempo necessário para secagem e ventilação adequada após a aplicação do desinfetante.

Quando a limpeza terminal é indicada em ambientes de saúde
A limpeza terminal é indicada em momentos específicos do ciclo de uso do ambiente hospitalar, sempre que há troca de ocupação ou encerramento de atividade assistencial. Esses momentos são definidos por protocolos e exigem ação imediata da equipe de higienização.
Após alta do paciente, a limpeza terminal é obrigatória antes que o leito seja disponibilizado para nova internação. O ambiente precisa ser completamente desinfetado para eliminar microrganismos que possam ter permanecido nas superfícies durante a internação anterior.
Após óbito, o protocolo de limpeza terminal é ainda mais rigoroso. Além da desinfecção completa, há maior atenção a fluidos corporais e à remoção de todos os itens de uso pessoal. O tempo de ventilação do ambiente também pode ser estendido conforme a causa do óbito.
Após transferência de paciente para outra unidade ou instituição, a limpeza terminal prepara o espaço para novo ocupante. Mesmo que o paciente tenha saído em condições estáveis, o protocolo de desinfecção é mantido para garantir segurança microbiológica.
Após suspensão de medidas de isolamento, especialmente em casos de infecções por microrganismos multirresistentes ou de alta transmissibilidade, a limpeza terminal é mandatória. Nesses casos, o desinfetante utilizado deve ter comprovação de eficácia contra o agente específico identificado.
Ao final do expediente em centros cirúrgicos, a limpeza terminal encerra o ciclo de uso diário. Todas as salas são higienizadas de forma completa, incluindo focos cirúrgicos, mesas, equipamentos e pisos. Esse protocolo prepara o ambiente para o início seguro das atividades no dia seguinte.
Em situações de surto ou contaminação ambiental, a limpeza terminal pode ser solicitada pela Comissão de Controle de Infecção Hospitalar (CCIH) como medida de contenção e prevenção de novos casos.
O que muda no nível de profundidade da limpeza terminal
O nível de profundidade é o que diferencia de forma mais evidente a limpeza terminal da concorrente. Enquanto a concorrente é superficial e focada em manutenção, a terminal é exaustiva e abrange áreas que normalmente não são acessadas durante a rotina diária.
Paredes e teto entram no protocolo de limpeza terminal, especialmente em áreas críticas. Paredes devem ser higienizadas até pelo menos 2 metros de altura, com atenção para cantos, rodapés e atrás de mobiliário. Em centros cirúrgicos, a limpeza pode incluir o teto completo, removendo poeira acumulada e biofilmes.
Equipamentos fixos e móveis são deslocados para permitir acesso total. Camas hospitalares são desmontadas parcialmente, grades removidas, e todas as superfícies desinfetadas. Colchões, travesseiros impermeáveis e almofadas passam por limpeza com desinfetante específico para materiais não porosos.
Pisos recebem dupla ação: primeiro, limpeza com detergente para remoção de sujidade; depois, aplicação de desinfetante hospitalar com tempo de contato respeitado conforme orientação do fabricante e da ANVISA. A técnica de dois baldes (um para solução desinfetante, outro para enxágue) é amplamente recomendada.
Superfícies de difícil acesso, como grelhas de ar-condicionado, sifões de pias, ralos, luminárias e interruptores, são incluídas na limpeza terminal. Essas áreas acumulam microrganismos e podem ser reservatórios de contaminação se negligenciadas.
O uso de desinfetante é obrigatório em todas as etapas da limpeza terminal, diferentemente da concorrente, onde pode ser restrito a situações específicas. A escolha do desinfetante deve considerar o espectro de ação, o tempo de contato, a compatibilidade com superfícies e a regularização pela ANVISA.
Leia mais: Melhores práticas para limpeza de pisos hospitalares
Diferenças entre limpeza concorrente e limpeza terminal no contexto hospitalar
A principal diferença entre limpeza concorrente e limpeza terminal em hospitais está no momento de aplicação e no uso do espaço. A concorrente acontece com o ambiente em operação, enquanto a terminal exige que o local esteja vazio e fora de uso. Essa distinção determina tudo: profundidade, produtos, tempo e técnica.
A limpeza concorrente mantém, enquanto a limpeza terminal renova. A primeira preserva condições mínimas de higiene durante o funcionamento contínuo. A segunda redefine o padrão microbiológico do ambiente, preparando-o para um novo ciclo de uso.
Quanto ao objetivo, a limpeza concorrente foca em conforto, organização e controle de sujidade visível. Já a limpeza terminal busca redução máxima de carga microbiana, eliminação de biofilmes e descontaminação profunda de todas as superfícies.
Em relação aos produtos, a concorrente utiliza detergente como base, com desinfetante reservado para situações específicas (presença de matéria orgânica ou áreas críticas). A terminal exige uso obrigatório de desinfetante hospitalar de amplo espectro em todas as etapas e superfícies.
O tempo de execução também difere. A limpeza concorrente é rápida, geralmente entre 15 e 30 minutos por quarto, dependendo do tamanho e da complexidade. A limpeza terminal pode levar de 45 minutos a 2 horas, incluindo tempo de secagem e ventilação após aplicação do desinfetante.
A abrangência é outro ponto crítico. A concorrente atua em superfícies de alto contato e pisos. A terminal abrange paredes, teto, equipamentos deslocados, áreas de difícil acesso, colchões, mobiliário completo e todos os pontos negligenciados na rotina diária.
Compreender essas diferenças permite que gestores organizem equipes, definam cronogramas realistas e escolham produtos adequados para cada situação, sem desperdício nem exposição desnecessária a riscos.
Diferenças de momento, objetivo e profundidade
Para facilitar a compreensão prática, é útil visualizar lado a lado as diferenças entre os dois protocolos. A tabela abaixo sintetiza os principais pontos de distinção baseados no uso real do espaço hospitalar.
| Aspecto | Limpeza Concorrente | Limpeza Terminal |
| Momento | Durante ocupação e funcionamento | Após alta, óbito, transferência ou fim de ciclo |
| Uso do espaço | Ambiente ocupado, com pacientes | Ambiente vazio, sem atividade assistencial |
| Objetivo | Manter higiene e conforto | Descontaminar e renovar padrão microbiológico |
| Profundidade | Superficial, focada em alto contato | Exaustiva, inclui áreas de difícil acesso |
| Frequência | Diária (1 a 3x/dia conforme área) | Eventual, conforme troca de ocupação |
| Produtos | Detergente + desinfetante (situações específicas) | Desinfetante obrigatório em todas as superfícies |
| Tempo de execução | 15 a 30 minutos | 45 minutos a 2 horas |
| Superfícies | Pisos, alto contato (grades, maçanetas) | Pisos, paredes, teto, equipamentos, mobiliário completo |
A escolha entre uma e outra não é arbitrária, mas determinada pelo estado de uso do ambiente. Um quarto com paciente internado recebe limpeza concorrente diariamente. Assim que o paciente recebe alta, o mesmo quarto passa por limpeza terminal antes de ser liberado para nova internação.
Essa distinção clara evita confusões operacionais, orienta o dimensionamento de equipes e garante que cada protocolo seja aplicado no momento certo, com os recursos adequados.
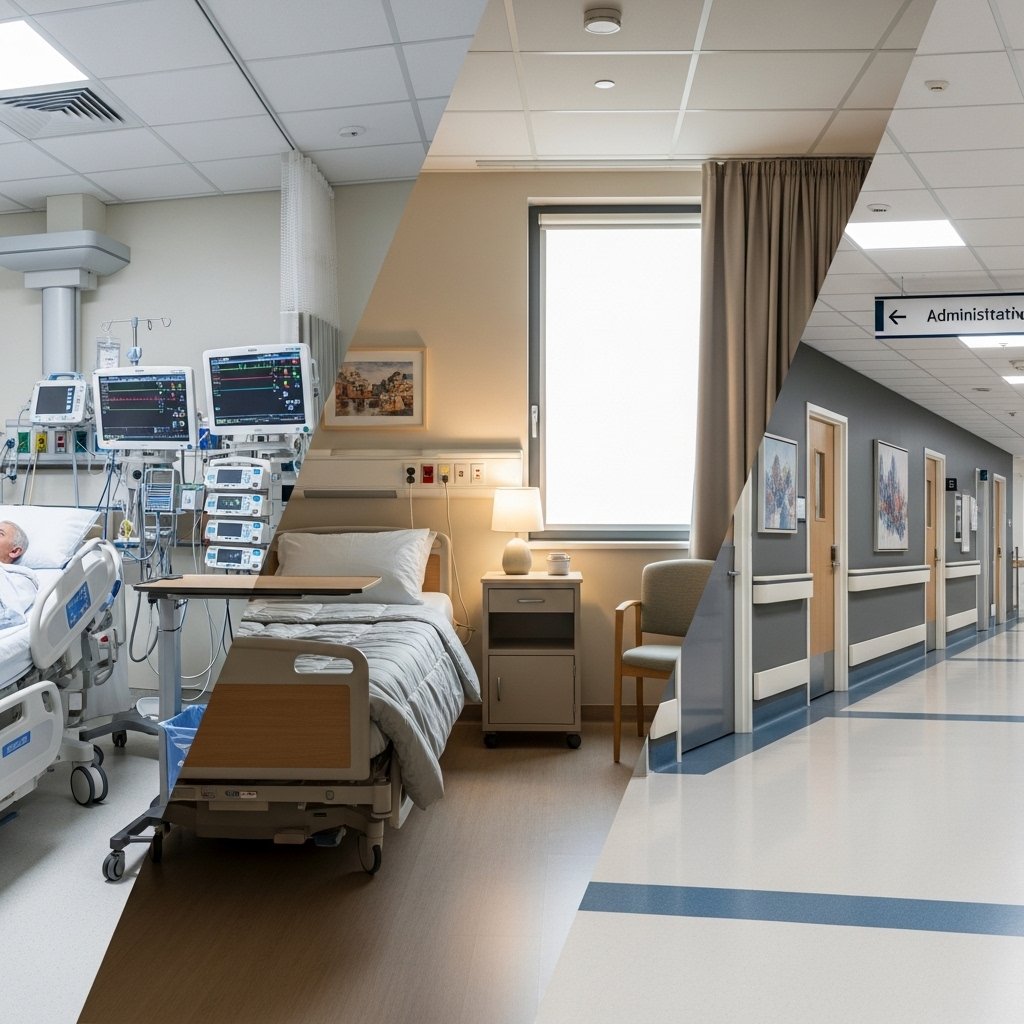
Impacto da escolha do protocolo na rotina hospitalar
A escolha correta entre limpeza concorrente e limpeza terminal impacta diretamente a operação do hospital. Quando bem dimensionada, a limpeza concorrente distribui o esforço da equipe ao longo do dia, evita picos de demanda e mantém o ambiente em condições constantes de uso.
No fluxo de pacientes, a execução adequada da limpeza terminal determina o tempo de disponibilização de leitos. Hospitais com alta rotatividade dependem de equipes treinadas e processos otimizados para liberar quartos rapidamente após alta, sem comprometer a qualidade da desinfecção. Um protocolo mal executado pode gerar gargalos operacionais e reduzir a taxa de ocupação.
Para a equipe de enfermagem e facilities, a integração entre os protocolos de limpeza e a rotina assistencial é essencial. A limpeza concorrente precisa ser coordenada com horários de banho, troca de roupas de cama e procedimentos médicos. Já a limpeza terminal exige comunicação clara sobre liberação e entrega de ambientes.
Nos custos operacionais, a aplicação correta de cada protocolo evita desperdício de produtos químicos, reduz retrabalho e otimiza o uso de mão de obra. Aplicar limpeza terminal em situações que exigem apenas concorrente gera custo desnecessário. O inverso expõe pacientes a riscos de infecção.
Estudos demonstram que protocolos padronizados e equipes treinadas contribuem diretamente para a redução de taxas de infecção hospitalar. Isso reflete em menor tempo de internação, redução de custos com antibióticos e melhor reputação institucional.
A escolha do protocolo, portanto, não é apenas técnica: ela afeta segurança do paciente, eficiência operacional e sustentabilidade financeira da instituição de saúde.
Por que esses protocolos são decisivos para a segurança em hospitais e clínicas
Os protocolos de limpeza concorrente e limpeza terminal em hospitais não são meras rotinas operacionais. Eles são barreiras físicas contra infecções relacionadas à assistência à saúde (IRAS), que atingem de 5% a 14% dos pacientes internados no Brasil e elevam em até 55% o custo diário da internação.
A Organização Mundial da Saúde (OMS) aponta que programas eficazes de prevenção e controle de infecção podem reduzir as IRAS em até 70%. A limpeza hospitalar é um dos pilares desses programas, ao lado da higienização das mãos e do uso racional de antimicrobianos.
Superfícies contaminadas funcionam como reservatórios de microrganismos. Bactérias como Staphylococcus aureus resistente à meticilina (MRSA), Clostridioides difficile e Acinetobacter baumannii podem sobreviver em bancadas, grades de cama e maçanetas por dias ou semanas. A limpeza terminal elimina esses agentes antes que contaminem novos pacientes.
A limpeza concorrente, por sua vez, mantém a carga microbiana sob controle durante a permanência do paciente. Sem ela, o acúmulo de sujidade e microrganismos cria um ambiente propício para infecções cruzadas, especialmente em áreas críticas como UTIs e centros cirúrgicos.
O uso correto de pano de microfibra nesse contexto é estratégico. Estudos demonstram que a microfibra remove até 99% das bactérias das superfícies, enquanto panos convencionais apenas redistribuem a sujeira. Esse diferencial técnico reforça a eficácia dos protocolos de limpeza.
Para gestores de hospitais e clínicas, investir em protocolos bem estruturados significa reduzir riscos jurídicos, melhorar indicadores assistenciais e proteger a reputação institucional. A segurança do paciente começa pela escolha consciente de quando e como aplicar cada tipo de limpeza. A ANVISA disponibiliza diretrizes técnicas que orientam a implementação desses protocolos de forma alinhada às melhores práticas nacionais e internacionais.
Como estruturar a rotina de limpeza conforme o tipo de ambiente hospitalar
Estruturar uma rotina de limpeza hospitalar eficaz exige planejamento baseado na classificação de áreas, no fluxo operacional e nas diretrizes da ANVISA. O primeiro passo é mapear todos os ambientes e categorizá-los em críticos, semicríticos e não críticos.
Para áreas críticas (UTI, centro cirúrgico, isolamento), a rotina deve prever limpeza concorrente no mínimo três vezes ao dia, com horários fixos integrados aos turnos da enfermagem. A limpeza terminal ocorre após cada alta, óbito, transferência ou ao final do expediente em salas cirúrgicas. O cronograma precisa incluir também limpeza semanal mais profunda, abrangendo paredes, tetos e equipamentos fixos.
Em áreas semicríticas (enfermarias, consultórios, ambulatórios), a limpeza concorrente acontece uma a duas vezes ao dia, dependendo do fluxo de pacientes. A limpeza terminal é executada a cada troca de ocupação. Ambientes de maior rotatividade, como salas de exame, podem exigir limpeza terminal múltiplas vezes ao dia.
Áreas não críticas (corredores administrativos, recepções, refeitórios) recebem limpeza concorrente diária e limpeza terminal conforme cronograma mensal ou necessidade identificada pela gestão de facilities.
O dimensionamento de equipe deve considerar a metragem de cada área, o tipo de limpeza exigido e o tempo de execução. A ANVISA sugere que a limpeza terminal leve, em média, 45 a 60 minutos por leito, enquanto a concorrente varia entre 15 e 30 minutos.
Produtos como detergente e desinfetante hospitalar devem estar padronizados, com fichas técnicas acessíveis às equipes. A escolha deve respeitar o espectro de ação, o tempo de contato, a compatibilidade com superfícies e a regularização pela ANVISA.
Treinamentos periódicos, checklists de verificação e auditorias internas garantem que os protocolos sejam cumpridos com consistência. A comunicação entre facilities, enfermagem e CCIH é essencial para ajustar a rotina conforme mudanças no perfil epidemiológico ou na ocupação hospitalar.
Conclusão
Saber quando aplicar limpeza concorrente e limpeza terminal em hospitais e clínicas não é apenas uma questão técnica, mas uma decisão estratégica que impacta segurança, custos e operação. A limpeza concorrente mantém o ambiente seguro durante o uso, enquanto a limpeza terminal renova o padrão microbiológico após cada troca de ocupação.
Gestores que compreendem essas diferenças conseguem estruturar rotinas eficientes, dimensionar equipes adequadamente e escolher produtos que entregam resultados reais. O uso de pano de microfibra, detergente e desinfetante hospitalar de qualidade, aliado a protocolos bem definidos, reduz riscos de infecção e melhora indicadores assistenciais.
A aplicação correta desses protocolos transforma a limpeza hospitalar em um pilar de segurança e qualidade. Cada ambiente exige uma abordagem específica, e a escolha entre concorrente e terminal deve sempre considerar o momento de uso, a classificação da área e as diretrizes da ANVISA.
Se sua instituição busca elevar o padrão de limpeza e garantir conformidade com as melhores práticas de controle de infecção hospitalar, contar com parceiros especializados faz toda a diferença. Fale com um de nossos especialistas e descubra como otimizar sua rotina de higienização. Conheça nossas soluções de limpeza hospitalar e tenha acesso a produtos certificados, treinamentos e suporte técnico para transformar a segurança do seu ambiente de saúde.


